A várandósság során a tested elképesztő változásokon megy keresztül, és az egyik legcsodálatosabb „új szerv”, ami kizárólag a baba érdekében jön létre, a méhlepény. Sok kismama nem is sejti, mennyi feladatot lát el ez a szerkezet: táplálja, védi, oxigénnel látja el a babát, hormonokat termel, és még a szülés folyamatában is kulcsszerepe van. Ha tudod, hogyan működik, és milyen problémák merülhetnek fel, sokkal magabiztosabban élheted meg a terhességedet!
A méhlepény, más néven a placenta a fejlődő kisbabát és a várandós édesanyát összekötő szerv. Felelős a tápanyag- és az oxigén ellátásért, valamint számos hormon termeléséért a fejlődő kisbaba és a várandós édesanya számára. A megtermékenyített petesejt beágyazódása után a magzatburokból és a méh nyálkahártyájából kezd kialakulni már a terhesség korai szakaszában. Magzati része a méhburokból alakul ki, közepén a köldökzsinórral. A végleges alakját a várandósság 14-16. hetében veszi fel, amely egy 15-25 cm-es átmérőjű és 2,5-3 cm vastagságú lapos, korong formájú szerv, amelynek tömege körülbelül 500-600 gramm. A méhlepény által felelős hormonok, például a hCG, ösztrogén, és progeszteron segítenek a várandósság során fenntartani az egészséges magzat fejlődését, felkészítik a méhet a szülésre, illetve a melleket a szoptatásra.
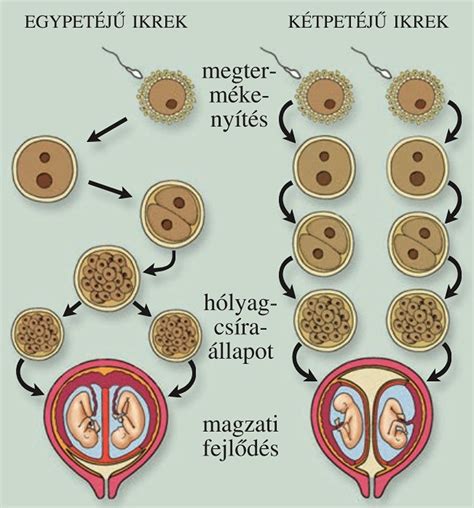
A méhlepény fejlődése már a fogantatás után nem sokkal elkezdődik. A beágyazódás körülbelül a 8. napon történik, ekkor az embrió a méh falában talál otthonra. Eleinte a külső sejtrétegek biztosítják a táplálékot, de nagyon gyorsan kialakulnak a véredények és a kapcsolat a kismama keringésével. A 21. naptól már elindul a tápanyagcsere az anyai és a magzati vér között, a 14-16. hétre pedig kialakul a teljes méhlepény.
A méhlepény elhelyezkedése és funkciói
A méhlepény elhelyezkedése minden kismamánál egyedi. A legtöbb esetben nincs különösebb jelentősége annak, hogy hol tapad meg. A fundusban történő tapadás például ideálisnak számít. A mellső fali tapadásnál előfordulhat, hogy a kismama később érzi az első magzatmozgásokat, de ez nem jelent veszélyt. A mélyen fekvő méhlepény (placenta previa) a terhesség elején még gyakran megfigyelhető, de ahogy a méh növekszik, a lepény sok esetben „feljebb vándorol”. Ha a várandósság vége felé is a méhszájat fedi, vérzést okozhat, és általában császármetszés válik szükségessé.
A placenta praevia a hasi ultrahangon jól látszik, az orvos könnyen észleli, hogy a méhlepény rendellenes helyen tapad. Placenta praevia esetén a kismamák veszélyeztetett terhesnek számítanak. A placenta praeviának különböző fokozatai vannak. Megesik, hogy a belső méhszáj területét teljes egészében fedi a lepényszövet, de előfordul, hogy csak részben. Olyan típusa is van a rendellenességnek, amikor a lepény csak eléri a belső méhszájat, illetve olyan is, amikor ugyan megközelíti azt, de a szélét nem éri el.
Klasszikus értelemben vett placenta praevia esetén a kismamák veszélyeztetett terhesnek számítanak, kímélniük kell magukat, nem élhetnek házaséletet sem. Mindent kerülniük kell, ami méhösszehúzódást okozhat. Ilyen lehet minden nagyobb megterhelés, illetve akár a stressz is. Előfordul, hogy szinte a terhesség egész időtartama alatt feküdni kell, az ágynyugalom ugyanis segít elkerülni az esetleges szövődményeket.
A méhlepény fekvésének megváltoztatására semmit sem lehet tenni, de segíthet az egészséges, vasban gazdag ételek fogyasztása, a sok pihenés, a megerőltető testmozgások kerülése.
A méhlepény korai leválása (Abruptio placenta)
A méhlepény idő előtti leválása esetén az egyébként jó elhelyezkedésű méhlepény túl korán - már a terhesség ideje alatt - leválik a méh faláról, nem pedig a szülés után. A méhlepény leválása lehet részleges (pl. 10-20%-os) vagy teljes.
A leválás oka ismeretlen, a várandósságok körülbelül 1%-ában fordul elő. A leválásra hajlamosító tényezők: betegségek (magas vérnyomás, szívbetegség, cukorbetegség), a hasat ért sérülés, trauma, a rövid köldökzsinór húzódása a szülés során, a méh volumenének hirtelen csökkenése (burokrepedés), a kórelőzményben ismételt terhességmegszakítás, méhkaparás.
A méhlepény idő előtti leválásának tünetei: vérzés (inkább barnás színű, változó mértékű, függ a leválás mértékétől), hasi nyomásérzékenység, hirtelen kezdődő folyamatos vagy görcsös hasi fájdalom, véres magzatvíz a burokrepesztéskor, oxigénhiányra utaló magzati szívműködés.
A méhlepény korai leválása a magzat és az édesanya életét is veszélyezteti - romlik a magzat oxigén- és tápanyagellátása, az édesanyánál pedig nagyfokú vérveszteség, testszerte jelentkező véralvadási zavar, veseelégtelenség léphet fel -, ezért azonnali kórházi ellátásra van szükség.
A hosszabb pihenés hatására a vérzés csillapodhat, ezért a kezelés legtöbbször csupán ágynyugalom, kivéve az alábbi eseteket: életet veszélyeztető, nagyfokú vérzés, a magzat élete veszélyben van, a szülés tervezett időpontja közel esik. Ha a tünetek enyhülnek, az édesanya felkelhet, esetleg hazamehet a kórházból. Ha a vérzés súlyosabbá válik, akkor szükség lehet a szülés idő előtti megindítására.
A méhlepény leválása viszonylag ritka állapot, és a terhesség utolsó trimeszterében hirtelen előfordulhat. Normális esetben a placenta elválik a méh nyálkahártyájától a szállítási folyamat során. Ez megszakítja a baba oxigén- és tápanyagellátását, valamint az okot erős vérzés az anyában. A placenta leválás történhet teljes, részleges, marginális vagy központi elválásként a méhtől/méhtől.
A méhlepény leválásának ezen osztálya nincs káros hatással a babára vagy az anyára.
Halvaszületés: okok és kivizsgálás
A halvaszületést (intrauterin magzati elhalás) gyakran a 20. terhességi héten vagy ezt követően bekövetkező magzati veszteségként definiálják, mely nagyjából minden 160. terhességben fordul elő. Az esetek körülbelül fele a 28. terhességi hét után jelentkezik; ez esetben késői halvaszületésről beszélünk, mely nagyobb eséllyel előzhető meg.
Bár sok tényezőt hoztak már kapcsolatba a halvaszületéssel (többek között az elhízást, a dohányzást, a cukorbetegséget, az idős anyai életkort, a nem spanyol ajkú sötét bőrű etnikai hovatartozást, a magzat fejlődési elmaradását, valamint a szerzett thrombophiliákat és az örökletes thrombophiliák bizonyos típusait), a terhesek többsége ilyen tényezők fennállása esetén is élő újszülöttet hoz világra. A felsorolt faktorok potenciálisan kapcsolatban állhatnak ugyan a magzat elhalásával, de általában nem ezek a tényleges okok. Adott esetben egy sor kockázati tényező lehet jelen, és előfordulhat, hogy nem csak egyetlen kiváltó ok húzódik meg a háttérben.
A halvaszületés okainak besorolására és azonosítására egy sor osztályozási rendszert alkottak már. A specifikus okra sajnos sokszor az alapos elemzés sem derít fényt. Ez különösen a harmadik trimeszterben előforduló halvaszületések esetében igaz. A halvaszületés mögött esetlegesen meghúzódó okok kivizsgálásának fontosságát nem lehet elégszer hangsúlyozni. Bár előfordulhat, hogy a gyászoló család első hallásra megkérdőjelezi ennek értékét, mivel ily módon már nem védhető ki a várt gyermek elvesztése, az ilyenfajta vizsgálódás elősegítheti a történtek érzelmi lezárását és a talpra állást, különösen akkor, ha a halvaszületés oka azonosítható.
Cochrane-jelentés: Beavatkozások a halvaszületés okainak kivizsgálására és azonosítására
Jelenleg nincs egységes szemlélet a magzati halálozás kivizsgálására, noha születtek már javaslatok erre vonatkozóan. Az esetek többségében a kórelőzmény felvétele, fizikális vizsgálat, perinatalis boncolás és kariotipizálás ajánlott. Ésszerű megoldásnak tűnik, ha az első klinikai adatok birtokában elsősorban a gyakori és valószínű kórállapotokra gondolunk (pl. súlyos hypertonia, magzati növekedési elmaradás vagy szembetűnő rendellenességek), illetve azokat a tényezőket vesszük számba, melyek nagyobb valószínűséggel idéznek elő ismétlődő halvaszületést (pl. nem kezelt cukorbetegség vagy súlyos hypertonia). Amennyiben azonban a felsorolt okok kezdetben nem nyilvánvalóak, szélesebb körű vizsgálódást kell kezdeményezni.
Egyetlen esetben sem szabad eltekinteni a fetomaternalis vérzés vizsgálatától (Kleihauer-Betke-teszt) és az antitestszűréstől. A kiegészítő vizsgálatok iránya az első klinikai leletek alapján határozható meg a legpontosabban, és végzésük során az adott beteg egyéni körülményeit is figyelembe kell venni. Placentaelégtelenség klinikai jelei esetén (pl. magzati növekedési zavar vagy oligohydramnion), illetve súlyos praeeclampsiára utaló tünetek észlelésekor mérlegelni kell a lupus anticoagulans, az anticardiolipin antitestek, valamint a gyakori örökletes thrombophiliák (pl. V. faktor Leiden-mutációja, prothrombin G20210A mutációi) meghatározását. Parvovirus B19 és syphilis kimutatására szerológiai tesztek javasolhatók azon esetek többségében, ahol nem bizonyítható a magzati halálozás nyilvánvaló oka, különösen akkor, ha hydrops fetalis is észlelhető. Az egyéb fertőzések kizárását célzó szűrés (pl. A tiltott szerek használatának kimutatására szolgáló toxikológiai szűrés, illetve a tüneteket okozó diabetes mellitus vagy pajzsmirigybetegség vizsgálata akkor indokolt, ha klinikai gyanú merül fel, de a thyreoidea-stimuláló hormon (TSH) vagy a glikált haemoglobin rutin meghatározása nem javasolt. Intrahepaticus cholestasis gyanújakor hasznos lehet az anya vizsgálata a kórosan magas epesavszintek kimutatására.
Halvaszületést követően minden esetben szükséges a kariotípus vizsgálata, mivel az esetek 6-12%-ában kóros eredmény születik. Erre vonatkozó információ pontosabb iránymutatással szolgál az ismétlődési kockázattal kapcsolatban. Amennyiben az antenatalis ultrahangvizsgálat során normális növekedés észlelhető, és nem mutatkoznak veleszületett rendellenességekre utaló nyilvánvaló jelek, a kromoszómaeltérések valószínűsége nem éri el a 2%-ot - ami azonban még mindig azt jelenti, hogy minden 50. Magzati halálozás után az amniocentesis az életképes sejtek megbízható forrását jelenti.
A szülés után a placenta az a szövet, mely a legnagyobb valószínűséggel tartalmaz életképes sejteket kromoszómaanalízis céljára, különösen akkor, ha a mintagyűjtés a chorionlemez azon régiójából történik, ahol a köldökzsinór tapad. Optimális esetben a méhlepény és a halva született magzat vizsgálatát követően a patológus citogenetikai laboratóriumba küldheti a szövetmintát. A genetikai vizsgálatra szánt mintát nem kell formalinban fixálni. A normális kariotípus nem zárja ki a halvaszületés potenciális genetikai okait. Az örökletes tünetegyüttesek (pl. bizonyos letális rövidláb-dysplasiák) és a monogénes rendellenességek (pl. A perinatalis boncolás új információkkal szolgálhat, mely javítja a tanácsadás eredményességét, és az esetek egynegyedében-felében módosíthatja az ismétlődés kockázatának becslését. Az egyetlen és leginformatívabb vizsgálatnak számító perinatalis boncolás megfelelő adatokat nyújthat a kóros magzati növekedésről, valamint a veleszületett anomáliákról, a genetikai problémákról, a fertőzésekről, a metabolikus zavarokról és a hypoxiáról. A perinatalis boncolás terén gyakorlott perinatalis patológusok speciális szakértelemmel rendelkeznek a halvaszületések kivizsgálásában. A boncolástól idegenkedő családok esetében fontos a specifikus aggodalmak megvitatása. A félelmek eloszlatásához sokszor elegendő, ha az érintettek pontos információt kapnak a követendő eljárás menetéről.
Antifoszfolipid-szindróma és terhesség
Tisztázatlan hátterű méhen belüli elhalás következik be egy terhesnél, akinek vérnyomása normális, magzata fejlettsége megfelel a terhességi kornak. A kivizsgálás során elvégzett tesztek eredménye pozitívnak bizonyul lupus anticoagulans irányában, és az antikardiolipin-IgG antitestek szintje mérsékelten megemelkedik. A 16 héttel később megismételt vizsgálatok ismét a fenti eredménnyel zárulnak. Az antifoszfolipid-szindróma a magzati elhalás ritka oka. E beteg kielégíti az antifoszfolipid-szindróma ismérveit, mivel a több mint 12 hetes különbséggel megismételt laboratóriumi tesztek ismét pozitívnak bizonyultak (pozitív lupus anticoagulans vagy >99% IgG vagy IgM típusú antikardiolipin-antitestek, valamint anti-2-glikoprotein-I-antitest), és a terhesség kedvezőtlenül végződött, mely az alábbiak közül legalább egy kritérium teljesülését feltételezi: thrombosis, tisztázatlan okú magzati elhalás, habituális ≥3) vetélés vagy súlyos placentaelégtelenség.
Amennyiben más tényező nem igazolódik a magzati elhalás hátterében, úgy a későbbi terhességek során célszerű felajánlani a betegnek az antifoszfolipid-szindróma kezelésének lehetőségét. Az antifoszfolipid-szindrómában szenvedő, korábban thrombosison átesett betegek élethosszig tartó - a terhesség idején is folytatódó - alvadásgátló kezelésre szorulnak (pl. 1 mg/kg enoxaparin naponta kétszer). A placentaelégtelenség és az ehhez kapcsolódó szövődmények veszélye miatt a szülés előtti ellenőrzéseket fokozott figyelemmel kell végezni (pl. non-stress teszt vagy biofizikális profil vizsgálatok a 32. LMWH adásakor jó megoldás lehet, ha a 36. terhességi héten nem frakcionált heparinra váltunk. A nem frakcionált heparin viszonylag rövid féléletideje folytán a szülés vagy császármetszés alatti neuroaxiális anesztézia biztonsággal kivitelezhető. Az intrapartum időszakra ajánlatos felfüggeszteni, és a szülés után 6 órával újraindítani a thrombosis-profilaxist. A szülészorvosnak nem frakcionált heparinnal, LMWH-val vagy warfarinnal thromboprofilaxist kell biztosítania a szülés utáni 6.