A limfómák a gyermekkori daganatos megbetegedések 8-10%-át teszik ki, és Magyarországon évente 20-30 új gyermeknél diagnosztizálják ezt a betegséget. A limfómák olyan rákos megbetegedések, amelyek a nyirokrendszert érintik és a leukémia fajtáiba tartoznak. A fehérvérsejtek (limfociták) némelyike rákossá válhat, nem megfelelő ütemben kezdenek el növekedni és osztódni, valamint nem pusztulnak el kellő mértékben. Végül a rákos sejtek kiszorítják az egészséges limfocitákat, ami rontja az immunrendszer működését, és érzékenyebbé teszi a szervezetet a fertőzésekre.
A nyirokcsomók kulcsszerepet játszanak a szervezet védekező rendszerében, de sajnos ezekben a szervekben is kialakulhatnak rosszindulatú daganatok, melyeket limfómának nevezünk. A nyirokrendszer a szervezet egyik alapvető szűrő- és védekező mechanizmusa. Apró, egymással összekapcsolódó nyirokcsomók, nyirokerek, a lép, a mandulák, és a szervezetben sok szervben, pl. bélrendszer elszórtan megtalálható nyiroksejt szigetek alkotják, amelyek a kórokozók és idegen sejtek eltávolításában játszanak kulcsszerepet. A nyirokcsomó a szervezet egyik szűrőrendszere, amely kórokozókat, baktériumokat és egyéb élősködőket szűr ki. A nyirokcsomók elsődleges daganatos megbetegedései a limfómák vagy más néven nyirokmirigyrákok, amelyek a nyirokszövet sejtjeinek (T- és B-limfociták, esetleg hisztiociták) rosszindulatú burjánzásai. Ezek a primer daganatok tehát a nyirokrendszerből indulnak ki, és sok helyen fordulhatnak elő: a hónaljban, a lágyékban, és mivel a nyirokrendszernek része a szegycsont mögött található csecsemőmirigy, abban is. Emellett érintett lehet a lép, sőt a máj is, mivel ezek is a limfatikus rendszerhez tartoznak. A limfatikus rendszernek részei a bélfalban lévő Peyer-plakkok is, amelyek a bélfal nyirokcsomói.
A limfómák általában a nyirokcsomókban alakulnak ki, de érinthetik a lépet, csecsemőmirigyet, a csontvelőt, valamint a test más területeit, pl.: gyomor, máj, agy.
A limfómák okai és kockázati tényezői
A limfóma pontos oka ismeretlen, de számos olyan tényező van, amely növelheti a betegség kialakulásának kockázatát. A limfómák kialakulása más vírusokhoz, például az Epstein-Barr vírushoz is köthető, de ahhoz, hogy ez nyirokcsomórákot okozzon, más hatásra is szükség lehet. Erre utal például, hogy míg Magyarországon az emberek nagy része átesik a fertőzésen, mégsem lesz daganatos beteg, addig Afrikában tömegesen okoz Burkitt-limfómát. Ismert ugyanakkor, hogy az Epstein-Barr vírus transzplantáción átesett betegekben olyan folyamatot indít el, amelynek limfóma lesz a következménye. Ez a szervezet immunrendszerének túlpörgésével állhat összefüggésben, tehát azzal, hogy az immunreakció nem tud leállni, és túlzásokba esik. A gyomornyálkahártyából kiinduló limfómák kialakulását a Helicobacter pylori krónikus gyulladást okozó hatásával hozták összefüggésbe, de ez sem magától értetődő. A limfómák kockázatát bizonyos veleszületett immunhiányos állapotok is emelik.
A betegség típusától és stádiumától függően változnak.
A limfóma felismerése és tünetei
A limfómák felismerése komoly kihívást jelenthet a laikusok számára. Pedig a gyors diagnózis és a korai kezelés döntő jelentőségű a sikeres gyógyulás érdekében. Arany Szeptember kampányunk keretében most olyan információkat osztunk meg, amelyek segítenek a szülőknek abban, hogy felismerjék a nyirokcsomó-daganatok tüneteit, és megértsék, milyen lépések szükségesek a megfelelő diagnózishoz és kezeléshez.
A limfómák tünetei attól függnek, hogy a nyirokrendszer melyik részén alakulnak ki a daganatos sejtek.
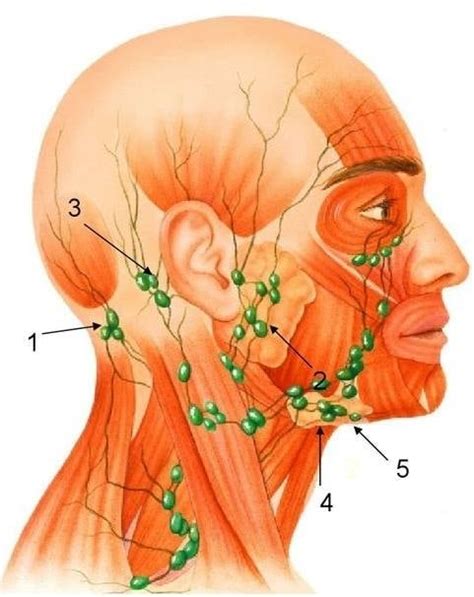
Az egyik leggyakoribb jel a nyirokcsomók fájdalmatlan megnagyobbodása, különösen a nyak, áll alatti rész, kulcscsont környéke, hónalj vagy lágyék területén. Ha a mellkasban jelentkezik a betegség, köhögés, légszomj, vagy a nyak duzzanata lehet a figyelmeztető jel.
A nyirokcsomó-daganatokra, limfómákra különböző tünetek utalhatnak. Ezek lehetnek általános vagy szubjektív tünetegyüttesek, amelyek közé a láz és az indokolatlan éjszakai izzadás (amikor valaki nem a meleg miatt izzad), a 10 százalékot meghaladó vagy elérő fogyás tartozik. Nem szubjektív, hanem objektíven megfogható tünet a megnagyobbodott nyirokcsomó, amely megjelenhet a nyakon vagy a hónaljban, viszont nem feltétlenül láthatóan. A megnagyobbodott nyirokcsomók lehetnek tapinthatóak is, de okozhatnak tünetet e nélkül is: ha a nyakon nem láthatóan, hanem mélyebben vannak, akkor összenyomhatják a légcsövet, emiatt köhögési ingerek jelentkezhetnek, nehezített lehet a nyelés, kialakulhat fájdalom. A hónaljban megduzzadó nyirokcsomók miatt megduzzadhat az egész kar, mert a nyirok nem folyik vissza a szervezetbe. A hasban, a máj kapujában lévő nyirokcsomók megnagyobbodása az összenyomó hatás miatt okozhatnak epeproblémát és sárgaságot, míg a bélfal nyirokcsomóiból kiinduló limfómák bélbetüremkedést, emésztési zavarokat okozhatnak.
A betegek többsége először csak tartós, fájdalmatlan duzzanatot észlel a nyakon, hónaljban vagy lágyékhajlatban. Ezek a duzzanatok hetekig fennmaradhatnak, és mivel nem fájnak, sokan nem fordulnak orvoshoz. Ha a duzzanat 6 hétnél tovább megmarad vagy növekszik, mindenképpen indokolt hematológus vagy onkológus felkeresése. Külön figyelmet érdemel, ha a duzzanat több testtájon is megjelenik, például a nyakon és a hónaljban. Ugyancsak gyanúra ad okot, ha fáradtság, láz, indokolatlan fogyás vagy éjszakai izzadás is társul.
Fontos tudni, hogy a nyirokcsomó megnagyobbodások 99%-a nem daganatos eredetű, hanem fertőzés (baktérium vagy vírus) vagy egyéb immunfolyamat (például autoimmun betegség) okozza.
Diagnosztika
A limfóma pontos felállításához elengedhetetlen a nyirokcsomó szövettani vizsgálata, amihez műtéti eltávolítás szükséges. A nyirokcsomórákok és limfómák diagnózisa szövettani vizsgálattal állítható fel, csak a tünetek alapján nem lehet tipizálni a betegséget. A szövettan vagy excíziós biopsziával (ennél a nyirokcsomót kivágják), majd annak analizálásával, vagy pedig úgynevezett aspirációs citológiával készül. Utóbbinál beleszúrással vesznek mintát a vizsgálandó szövetből. A nyirokcsomó-biopszia nem feltétlenül ad egyértelmű eredményt, sok esetben csak utat mutat: negatív eredménynél a beteget elég megfigyelni, pozitív eredménynél viszont szükséges a szomszédos nyirokcsomót is eltávolítani, és a tipizálás miatt azt is alaposan megvizsgálni. Ezeket a vizsgálatokat hematopatológusok (a hematopatológia a patológia vérképző- és immunrendszeri betegségekkel foglalkozó speciális ága) végzik, a mintákat fénymikroszkóposan, áramlás-citometriával is analizálják, és megnézik a sejtek immunológiai jellegzetességeit is.
A diagnosztikai folyamat - biopszia során, ha egy bizonyos sejttípust, úgynevezett Reed-Sternberg-sejteket azonosítanak, a betegnél Hodgkin limfómát diagnosztizálnak.
A limfóma, mint a nyirokrendszer daganatos megbetegedése, számos laboratóriumi tünettel jár, amelyek segíthetnek a diagnózis felállításában. A vérképben gyakran megfigyelhető a fehérvérsejtek számának emelkedése, különösen a limfociták növekedése. Az érintett nyirokcsomók duzzanata miatt a betegnek lehetnek olyan tünetei, mint a nyaki, hónalji vagy lágyéki duzzanat. Az LDH (laktát-dehidrogenáz) szintjének emelkedése is gyakori, amely a daganatsejtek gyors osztódására és elhalására utal. Emellett a limfómás betegek vérszegénységet is tapasztalhatnak, amely fáradtsággal és gyengeséggel jár. A vérlemezkék száma csökkenhet, ami fokozott vérzékenységet és véraláfutások kialakulását eredményezheti.
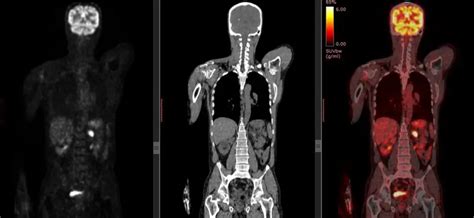
A kivizsgálás orvosi konzultációval kezdődik, amelyet fizikális vizsgálat követ. Az orvos megvizsgálja a nyirokcsomók méretét, állagát és elhelyezkedését. Ezután következik a vérképvizsgálat, amelyből a fehérvérsejtek, vörösvérsejtek és vérlemezkék száma mellett a gyulladásos paraméterek ismerhetők meg. A diagnózis pontosításához képalkotó vizsgálatokra is szükség van. Az ultrahang, CT vagy PET-CT feltérképezi, hogy a betegség lokális vagy kiterjedt formában van-e jelen. A végső diagnózist a biopszia adja, amely során szövetmintát vesznek a megnagyobbodott nyirokcsomóból és/vagy a csontvelőből. A szövettani vizsgálat határozza meg, hogy Hodgkin-limfóma vagy non-Hodgkin-limfóma áll-e fenn, ami meghatározza a kezelés módját és a prognózist.
Általános fizikai kivizsgálás. Nyirokcsomó-biopsziás eljárás - a nyirokcsomó egészének vagy egy részének eltávolítására laboratóriumi vizsgálat céljából. Csontvelőminta eltávolítása vizsgálat céljából. - A csontvelő-aspirációs és biopsziás eljárás során egy tűt szúrnak be a csípőcsontba, hogy eltávolítsanak egy csontvelőmintát. Képalkotó tesztek. - Képalkotó vizsgálatok a limfóma jeleinek keresésére a test más területein.
A limfómák típusai: Hodgkin- és non-Hodgkin limfóma
A limfómák két fő típusra oszthatók: Hodgkin-limfóma és non-Hodgkin-limfóma. A Hodgkin-limfóma leggyakoribb kezelése: a kemoterápia és a sugárterápia, amelyek önmagukban vagy együtt is alkalmazhatók. A non-Hodgkin-limfóma egyik jellegzetes csúcsa 40 éves kor körül, a második pedig idősebb korban, 60 éves kor fölött van. A non-Hodgkin limfóma sokkal gyakoribb, mint a Hodgkin limfóma, és széles spektrumot ölel fel, mivel több mint 60 altípusa létezik. A non-Hodgkin limfóma bármely életkorban kialakulhat, de a felnőttek körében a leggyakoribb. Az NHL általában gyorsan előrehaladó betegség, amely a nyirokcsomókat és a nyirokrendszert érinti, de képes áttéteket képezni más szövetekbe, például a csontvelőbe, a lépbe, a májba és a gyomor-bél traktusba is. A non-Hodgkin limfóma sokkal heterogénebb, és a betegség lefolyása különböző sebességgel változhat, attól függően, hogy milyen altípusról van szó.
A Hodgkin-limfómának egy 14 és 30 év közötti, illetve egy 60 év feletti csúcsa van. A betegség 100 ezer lakosból évente kettőt-hármat érint, azaz évente 200-300 új beteggel számolhatunk. A non-Hodgkin-limfóma egyik jellegzetes csúcsa 40 éves kor körül, a második pedig idősebb korban, 60 éves kor fölött van. A betegség 100 ezer emberből évente öt-tíznél alakul ki.
A közös eredetű, hasonló tünetekkel rendelkező Hodgkin limfóma és non-Hodgkin limfóma könnyen összetéveszthető. A rák bármelyik típusában szenvedő betegek rendkívüli fáradtságot, súlycsökkenést, étvágytalanságot, lázat, izzadást és más gyakori tüneteket tapasztalhatnak. Mindkettőt Dr. Thomas Hodgkinről nevezték el, az úttörő kutatóról, aki feljegyezte a betegségek tüneteit.
Kezelési lehetőségek
A gyermekkorban előforduló limfómák kezelésének alapja a kemoterápia. A sugárkezelés csak ritkán alkalmazott. A Hodgkin-limfóma esetében a gyermekeknél a túlélési arány igen kedvező, 95% feletti. A Hodgkin-limfómákat elég lehet műtétileg eltávolítani, ezt követően kezelés sem feltétlen szükséges, bár az adott régióban sugárkezelés azért adható. A beteg folyamatos kontrollja ezt követően is szükséges, de ha a betegség nem halad előre, nincs szükség további kezelésre.
Gyakori - Pl. Kezelése: kemoterápia, sugárterápia, az immunterápia és az őssejt-transzplantáció. Célzott terápiás gyógyszerek alkalmazását vagy akár műtétet is alkalmazhatnak.
Rendszeres orvosi, diagnosztikai megfigyelés - A limfóma egyes formáiról ismert, hogy nagyon lassan fejlődnek. A beteg és az orvos közösen dönthet úgy, hogy elhalasztja a limfóma kezelését addig, amíg a rák olyan tüneteket nem kezd okozni, amelyek zavarják a beteg napi tevékenységét.
Immunterápia - Célzott gyógyszereket adnak be, hogy segítsék a páciens immunrendszerét a rákos sejtek elpusztításában.
A kezelések amellett, hogy gyógyulást hozhatnak sajnos mellékhatással is járnak, amivel számolni kell. A betegség ugyan gyakoribb a fejlett országokban, de szerencsére magas gyógyulási, túlélési aránnyal számolhatnak az érintettek.
A nyirokcsomó-daganat kivizsgálása A kivizsgálás orvosi konzultációval kezdődik, amelyet fizikális vizsgálat követ. Az orvos megvizsgálja a nyirokcsomók méretét, állagát és elhelyezkedését. Ezután következik a vérképvizsgálat, amelyből a fehérvérsejtek, vörösvérsejtek és vérlemezkék száma mellett a gyulladásos paraméterek ismerhetők meg. A diagnózis pontosításához képalkotó vizsgálatokra is szükség van. Az ultrahang, CT vagy PET-CT feltérképezi, hogy a betegség lokális vagy kiterjedt formában van-e jelen. A végső diagnózist a biopszia adja, amely során szövetmintát vesznek a megnagyobbodott nyirokcsomóból és/vagy a csontvelőből. A szövettani vizsgálat határozza meg, hogy Hodgkin-limfóma vagy non-Hodgkin-limfóma áll-e fenn, ami meghatározza a kezelés módját és a prognózist.
A diagnózis után az orvos meghatározza a stádiumot, ami alapján kiválasztja a kezelési tervet. A betegség típusa és kiterjedése határozza meg a kezelési tervet, ami leggyakrabban kombinált immuno-kemoterápia, ritkábban sugárterápia lehet. Az immunrendszert támogató biológiai kezelések, például a monoklonális antitest-vagy, genetikailag módosított immunsejtekkel végzett terápia új távlatokat nyitottak, mivel szelektívebben célozzák a daganatsejteket. A kontrollvizsgálatok elengedhetetlenek a betegség nyomon követéséhez, hiszen az utánkövetés segít a kiújulás korai felismerésében. Ma már egyre több beteg tünetmentesen él hosszú távon, ami azt bizonyítja, hogy a nyiroksejt-rák korai felismerés esetén sikeresen kezelhető betegség.
Új megközelítések a gyermekkori leukémia és limfóma kezelésében | Közelebb a gyógymódhoz
Az Oncompass segítségével megismerheti, milyen genetikai eltérések állhatnak a betegség hátterében, és mely kezelések lehetnek a leghatékonyabbak az Ön számára. Kérjen tájékoztatást szakértőinktől az Oncompass oldalán.
A gyermekkori rák kezelése
A gyermekkori rák kezelése számos tényezőtől függ, például a gyermek életkorától, a rák lokalizációjától, a rák típusától és a rák terjedésének mértékétől. A kezelési eljárás fő célja az érintett sejtek eltávolítása a rákos sejtek eltávolításával anélkül, hogy az egészséges sejteket a lehető legkisebb mértékben károsítaná.
- A sebészet az első védelmi vonal a gyermekrák kezelésében. A cél az érintett szövet eltávolítása más egészséges szövetek károsítása nélkül. A sebészet leggyakrabban Wilms vagy agydaganatok kezelésében fordul elő, mivel ezekből a részekből a daganatok könnyen eltávolíthatók.
- Az immunterápia egy olyan modern kezelés, amelynek során a szervezet természetes immunrendszerét arra tanítják, hogy felismerje és leküzdje a rákos sejteket. Ezt a terápiát akkor alkalmazzák, ha más hagyományos terápiák nem működnek bizonyos típusú rákoknál, például a neuroblasztómánál.
- A sugárterápiát nagyfrekvenciás sugarak bombázásával végzik, hogy elpusztítsák vagy károsítsák a rákos sejteket. Műtét előtt alkalmazzák a daganat csökkentésére, vagy műtét után a megmaradt daganat károsodására. Ezt a terápiát leggyakrabban leukémia és agydaganatok esetén végzik.
- A kemoterápiát akkor végezzük, ha a műtét önmagában nem segít a rák kezelésében. Ezt a terápiát akkor végezzük, amikor a rák elérte a metasztázis stádiumát, ahol elkezd terjedni a test más részeire. Erős orális vagy IV vonalas gyógyszert használnak a rák kezelésére, ami bizonyos mellékhatásokhoz is vezethet, például hányingerhez és hajhulláshoz. Nemcsak a rákos sejteket, hanem az egészséges sejteket is elpusztítja.
- A célzott terápiák a rákkezelés új megközelítése. Ez a terápia genetikai mutációk tanulmányozásán és specifikus sejtek megcélzásán alapul. Azért különbözik a kemoterápiától, mert a rákos és egészséges sejteket elpusztító kemoterápiával ellentétben csak az érintett sejteket célozza meg, így hatékonyabb és mellékhatásoktól mentes.
A gyermekkori rákos megbetegedések a legnehezebb diagnózisok közé tartoznak, de a modern kezelés drámai módon javította a túlélést a legtöbb gyermekkori rák esetében az elmúlt néhány évtizedben. A három leggyakoribb rákos megbetegedés gyermekeknél a leukémia, az agydaganatok és a limfóma, de ezek mindegyikében a megfelelő kezelés azt jelenti, hogy sok rákos gyermek egészséges, produktív életet fog élni. A kezelés gyakran magában foglalja a műtét, a kemoterápia, a sugárterápia és az újabb terápiák kombinációját, beleértve az immunterápiát és a célzott terápiákat.
tags: #nyirokcsomo #daganat #kisgyereknek